Ihr kennt dieses Spiel doch aus Kindertagen – „Ich sehe was, was du nicht siehst“?! Irgendwie unterhaltsam, aber mitunter auch sehr frustrierend. Denn manchmal erkennt man gleich im ersten Anlauf das „Ding“ was gemeint war, aber der Mensch gegenüber entscheidet sich kurzfristig um und treibt einen solange vor sich her, bis er meint, dass man nun genug versagt hat. Erst dann gibt es die Auflösung, was er ja eigentlich meinen würde. Gemein.
So ähnlich ist es irgendwie auch in der Pflegeleiharbeit. Da werden einem oft Dinge erzählt, die so gar nicht (mehr) stimmen oder wo man glaubt, dass man richtig liegt, aber es dann doch irgendwie „anders gemacht“ wird. Und dann kommt der augenrollende Kommentar: Leiharbeiter halt. Schwächen das Team und sind für die Qualität nicht gut, weil sie die Abläufe nicht kennen. Sie kosten viel, sind unendlich reich und leisten wenig. Hauptsache Dienstplan selbst scheiben… – Habe ich jetzt ein Vorurteil vergessen?
Egal wie, denn das System krankt an etwas völlig anderem. Etwas viel einfacherem. Etwas, was man durchaus ändern könnte, wenn man denn wöllte.
Einheitlichkeit. Standards. SOP. Leitlinien für die Pflege.
Aber der Reihe nach.
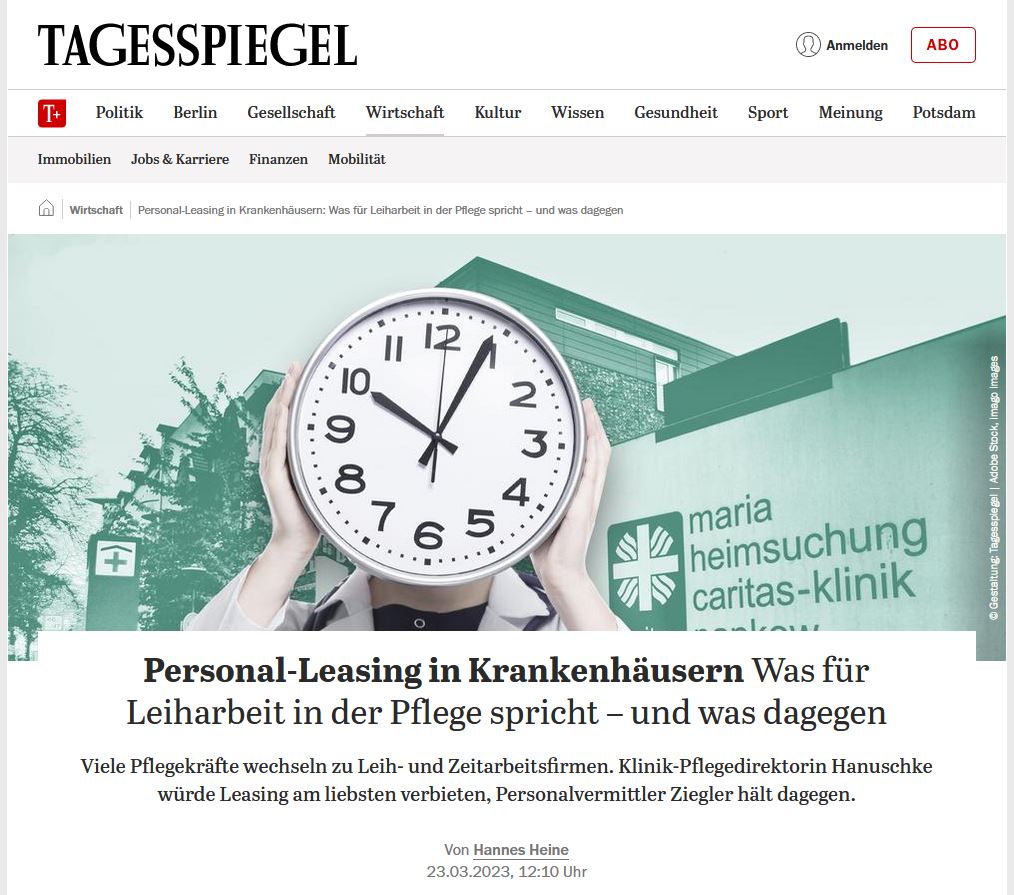
Nach nun mittlerweile 10 Monaten und 3 Kliniken in der Leiharbeit, wage ich mal ein erstes Zwischenfazit.
Grundlegend sind die Kliniken in denen ich eingesetzt war schon sehr bemüht. Die einen packen es mehr, die anderen weniger. Im Arbeitszeugnis wäre das eine schon recht vernichtende Formulierung. Zu recht, irgendwie. Es fällt sehr auf, dass Pflege noch wahnsinnig abhängig ist vom ärztlichen Berufsstand. Dazu später mehr.
Emanzipation der Pflege? Fehlanzeige.
Einheitlichkeit? Ach Gott, lieber nicht.
Jede Klinik wurstelt sich im Prinzip irgendwie durch. Irgendwie läuft es auch. Mal mehr, mal weniger. Mal einfacher, mal umständlicher. Mal besser, mal schlechter. Auffällig auch, dass z.B. die Klinikhygiene in Klinik A völlig anders agiert als in Klinik B oder C. Was in Klinik A gar nicht geht, ist in Klinik B mindestens mal tolerabel und in Klinik C Usus. Obwohl z.B. das RKI1 glasklare Empfehlungen zu verschiedenen Themen abgegeben hat, legt man in den Kliniken diese Dinge unterschiedlich aus und/oder konzentriert sich auf Dinge, die irgendwie sehr individuell konstruiert wirken. Die einzige Konstante ist tatsächlich die Dokumentation der Kühlschranktemperatur. Immer und überall hängen da Zettel an diversen Kühlgeräten, die störrisch die tägliche Verschriftlichung der im Kern des Apparates zu findende Temperatur fordern. Verlässlich irgendwie. Und schön zu sehen, dass jede Klinik dieses Kleinod an analoger Technik der immer fortschreitenden Digitalisierung entgegen zu setzen hat.
Digitale Patientenakte? Patientendatenmanagementsystem?
Gruselige Begriffe für die papierkurvenaffine Pflegelandschaft, die im übrigen noch ziemlich groß ist, wenn man bedenkt, dass wir 2023 haben und Raumsonden auf Asteroiden landen können, um Bodenproben zu entnehmen und sie zurück zur Erde zu transportieren sowie eine künstliche Intelligenz so programmiert werden kann, dass sie komplette und sinnige Arbeitsanweisungen aus dem Nichts heraus erstellen kann.
Apropos Papierkurve. Kennt ihr diese im Rettungsdienst eingesetzen Notfalleinsatzprotokolle? Die sind standardisiert und Land auf, Land ab immer gleich.
Die Papierkurvendokumentation auf einer deutschen Intensivstation folgt eher dem Standard: „So sehet her. Dies ist UNSERE „the one and only“ Patientenkurve“. Die einen geben sich total Mühe beim ausfüllen und schreiben. So mit Farben. Rot, blau, grün. Damit man am Ende auch alles gut unterscheiden kann. Andere begnügen sich mit nur einer Farbe – für ALLES! Differenzierung einzelner Parameter – schwierig bis unmöglich. Standardisierung? Nope. Eher Mut zur Lücke. Innerhalb der Klinik sicher verständlich zu lesen. Gut, okay, auch nicht immer. Aber bei Verlegungen ein ziemliches Ungetüm an Interpretationsspielräumen. Papierkurven sind mittlerweile so unsinnig geworden wie Biergläser – braucht kein Mensch. (Kleiner Scherz ;-))
In der Leiharbeit lernt man auch nie aus. Zum Beispiel wurde mir neulich nach 21 Jahren Intensivpflege beigebracht, dass mein Namensschild hygienetechnisch ein wahnsinniges Problem darstellt. Obwohl komplett abwischbar, weil komplett aus Plastik. Okay, okay. Aber die 500ml NaCl 0,9%-Flaschen, die zum aufziehen von mehreren und gar patientenunabhängigen Perfusorspritzen benutzt werden, was laut RKI-Richtlinie so gar nicht geht, sind wiederum in Ordnung? Muss man jetzt nicht nachvollziehen können, aber die Fähigkeit es Augenbrauen hochziehend hinzunehmen ist durchaus von Vorteil.
Ja, man muss manchmal schon ein wenig durchatmen. Aber gerade solche „Kleinigkeiten“ sind es, die einheitliches, bundesweit standardisiertes Arbeiten fast unmöglich machen. Und wenn es daran schon scheitert, wie sieht es dann bei den „großen Themen“ der Intensivpflege aus?
Spoiler: Nicht besser. Im Gegenteil.
Leitlinien im Pflegebereich gibt es kaum. Dank der Fachgesellschaften wie der DGF 2 oder der Sektion Pflege im Bereich der DGIIN 3 sowie der DGAI4 ändert sich das in Zukunft hoffentlich. Denn wenn man in den letzten Jahren eins erkannt hat, dann das (Intensiv)medizin und (Intensiv)pflege so untrennbar sind wie Einatmung- und Ausatmung.
Leider brauchen Leitlinien eine Weile. Und leider braucht deren Umsetzung noch viel länger, da manche Kliniken für solchen „neumodischen“ Kram gar nicht bereit oder schlicht gar nicht ausgerüstet sind. Die Umsetzung der S3-Leitlinie „Lagerungstherapie und Mobilisation von kritisch Kranken auf Intensivstation“ stellt viele Kliniken vor ziemliche Glaubens- sowie auch vor Personalprobleme. Nicht nur im Bereich der Intensivpflege, sondern gerade im Bereich der Physiotherapie. Ich persönlich habe wenige Physiotherapeut*innen kennengelernt, die im Bereich der Frühmobilisation von kritisch Kranken auf „Höhe“ waren. Viel zu häufig läuft Physiotherapie auf Intensivstation eher unter „alles kann, nichts muss“ oder „bissl durchbewegen reicht“.
Intubierte Patienten mobilisieren?
Haben wir noch nie gemacht! Weil… [hier x-beliebige hanebüchene Begründung einfügen]!
Stabile Patienten mit Katecholaminen ein Stück laufen lassen?
OMG…nee!
ECMO-Patienten hinsetzen?
WTF?
Leitlinien sollen die Arbeit erleichtern, sie einheitlicher gestalten und auch vergleichbarer machen. Mir als Leiharbeitenden würde es wahnsinnig helfen, wenn man einheitliche Standards und Leitlinien in der Pflege hat. Bundesweit. So wie es in anderen Ländern dieser Welt schon seit Jahrzehnten Standard ist. Unlängst gab es mal eine Umfrage5 in deutschen Kliniken, welche Standardkonzentrationen bei den gängigsten Medikamenten in Dauerinfusionen Anwendung finden. Das Portfolio war breit gefächert, überwiegend aber irgendwie schon einheitlich. Irgendwie, cool, ja. In anderen Ländern, wie z.B. in den USA, gibt es für viele Medikamente landesweit einheitliche Standardkonzentrationen für Dauermedikationen via Spritzen- oder Infusionspumpe. Daran muss man sich halten. In Deutschland fehlt eine solche einheitliche Liste. Die Kliniken machen das intern unter sich aus. Und ob das nicht schon konfus genug ist, hängt es auch oft von den Vorlieben der ärztlichen Leitung ab, welche Standardkonzentrationen im entsprechenden Bereich Anwendung finden. Für Leiharbeitende ein Dickicht an Dosierungen und Vorgaben, die man eigentlich super einheitlich halten könnte, wenn man denn wöllte.
Nächster Punkt. Einheiten. Ja, klingt voll einfach. Sollte man meinen. Aber während einige Kliniken die Partialdrücke bei Sauerstoff und Kohlendioxid in Millimeter Quecksilbersäule (mmHg) messen, setzen andere auf die international gängige Einheit, die sogenannte SI-Einheit, kPa (Kilopascal). Noch schöner wird es bei der Bestimmung des roten Blutfarbstoffes Hämoglobin. Gramm pro Liter (g/l), Gramm pro Deziliter (g/dl) oder Millimol pro Liter (mmol/l). Internationaler Standard wären mmol/l. Beim Blutzucker genau das gleiche. International mmol/l, aber manche Kliniken möchten es gerne noch in mg/dl. War halt früher schon so und AAAAAHHHHHHHHH…..
Leitlinien. So geil. Gerne überall. Im ärztlichen Bereich ist das ja im Prinzip schon so. Wer nicht nach aktueller Leitlinie handelt, der läuft Gefahr einen Kunstfehler zu begehen, was Menschenleben gefährden oder im schlimmsten Fall beenden kann.
Da fällt mir gerade ein. Ist das vielleicht nun auch der Grund, weshalb man Pflege mitunter die Professionalität und die damit zusammenhängende Forderung nach Vorbehaltsaufgaben absprechen möchte? Weil es fehlen ja im Prinzip diese Leitlinien für einzelne Pflegetätigkeiten. Und so wird Pflege zu „kann doch jeder“ oder „bekommt jeder irgendwie hin“, weil viele Dinge einfach auch so ausgeführt werden als könne sie jeder, dies aber oft gar nicht dem Stand der Wissenschaft entspricht. Leitlinien müssen erlernt werden. Müssen geübt werden. Ja, ist aufwändig, aber es ist ja auch Bestandteil unseres Berufes. Ansonsten müssen wir uns nicht wundern, wenn man irgendwann durch günstigere Hilfskräfte oder lediglich Angelernte ersetzt wird.
Das ist nun also das Hauptproblem. Fehlende Einheitlichkeit in den Dingen, die man so tun soll und wofür man eigentlich bezahlt wird. Es ist nicht so, dass die Patienten irgendwie von Klinik zu Klinik „anders“ sind. Nein, sie sind ziemlich gleich. Und das sogar weltweit. Was anders ist, ist die Pflege. Und hier macht es einen großen Unterschied, ob eine Klinik personell gut ausgestattet ist oder ob man ziemlich am Limit agiert. Selbst erlebt: Eine 1:3 oder 1:4-Betreuung ist intensivpflegerisch Vollkatastrophe sowie Bankrotterklärung in einem. Qualitative Pflege kann man da nicht mehr erwarten. Weder von Festangestellten, noch von Leiharbeitenden.
Auch hängt viel davon ab, ob man sich nur anhand von hornbeinalten Standards oder dem „das machen wir hier eben so“ bzw. dem „das mache ICH schon immer so“ durchwurstelt oder ob man sich an aktuelle und einheitliche Leitlinien hält. Pflege, gerade die Intensivpflege, bleibt nicht stehen. Sie entwickelt sich weiter und weiter und weiter. Mitunter rasend schnell. Intensivpflege folgt im Prinzip der immer fortschreitenden medizinischen Entwicklung. Und diese wird sehr oft in Leitlinien gegossen, damit die medizinische Qualität bundesweit einem einheitlichen Fahrplan folgt und es nicht der Zufall entscheidet, ob man den Infarkt oder die Krebserkrankung überlebt.
Last but not least. Die „eminenzbasierte Medizin“. Medizin oder vielmehr Abläufe, die personenbezogen sind. Abweichend von Leitlinien, Vorgaben und hausinternen Standards muss ich mich als Leiharbeiter*in auf die Eigenarten und Nicklichkeiten verschiedener Ärzt*innen einstellen können. Das ist mitunter extrem anstrengend, weil es oftmals auch ziemlicher Unsinn ist. Ein gutes Beispiel ist die Anlage von ZVK oder andersgearteten Kathetern. Ja, klar, jeder macht es irgendwie anders, handwerklich. Aber wenn es abweichend der RKI-Richtlinien erfolgt, dann wird es für mich als Leiharbeiter*in schwer nachzuvollziehen. Funfact: Nicht selten wird dann das Stammpersonal gefragt, ob es bei der Anlage eines Katheters assistieren kann, obwohl es gar nicht deren Patient*in ist. Nur weil man halt nicht nach RKI-Richtlinie vorgehen möchte und der Leiharbeiter*in die eigenen Absonderlichkeiten nicht verstehen, gar von den Augen ablesen oder sie riechen kann. Und ja, dann belastet das die Festangestellten zusätzlich. Aber das ist nicht das Problem der Leiharbeitenden. Das ist ein ziemlich seltsames und konstruiertes Problem – „Weil die es mir nicht recht machen, so wie ich das gewohnt bin, stört das den Arbeitsablauf, mimimiiiimimi.“. Hat manchmal schon ein wenig was von Comedy.
Und so entstehen sie, diese Vorurteile gegenüber Leiharbeit. Aus persönlichen Problemchen und Nicklichkeiten, die oft nur die eigene Komfortzone betreffen, wird ein generelles Problem konstruiert. Womit wir auch gleich zum wirklich allerletzten Punkt kommen, der mir extrem aufgefallen ist. Nämlich der schon oben angesprochenen Abhängigkeit vom ärztlichen Berufsstand. Und nicht nur das. Viele Berufsgruppen möchten der Pflege gern vorgeben, wie sie zu arbeiten und vor allem mit was sie zu arbeiten haben. Damit meine ich keine Dinge, die im Rahmen einer Delegation liegen. Ich meine reine Pflegeaufgaben, die sonst niemand anderes so gelernt hat und in denen wir die Expert*innen sind.
Ich z.B. reagiere sehr empfindlich darauf, wenn mir der Einkauf vorgibt mit was ich „klarkommen“ muss, obwohl man dort überhaupt eine Ahnung vom Ablauf meiner Arbeit hat. Kleines Beispiel. Ich brauche eine Bohrmaschine, weil ich ein Loch in eine sehr harte Wand bohren möchte. Nun kann ich wählen. Nehme ich ein teureres Exemplar, was länger hält, bei dem ich schneller arbeiten kann, Zeit spare, und weil da alles schon dabei ist oder wähle ich ein billiges Gerät was weniger Kraft hat, wo ich evtl. mehr Zubehör brauche und man materialtechnisch Abstriche machen muss, weil der Bohrer wackelt und dreimal abbricht? Die Wahl scheint klar. Aber im Einkauf eines Krankenhauses ist das oft anders. Pflegeartikel bzw. Verbrauchsmaterial werden sehr häufig ohne Rücksprache mit den Pflegeberufen angeschafft. Eigentlich sind wir ja nun denjenigen, die damit arbeiten müssen. Man ist ja schon gewohnt, dass man auf Pflegekompetenz keinen Pfifferling setzt. Weil „kann ja jeder“. Muss man so hinnehmen, „is halt so“. Aber auch dies ist ein Problem für die Kontinuität meiner Arbeit. Übrigens auch für die der Festangestellten. Die haben ja dasselbe Problem.
Es gibt keine einheitliche Aufgabenbeschreibung bzw. Kompetenzbeschreibung oder gar Vorbehaltsaufgaben für die (Intensiv)pflege. Punkt! Von Klinik zu Klinik „darf“ die Pflege andere Dinge. Muss oft bei vielen Dingen irgendwelche Leute fragen oder bekommt sie ganz abgenommen, weil man ihnen mutmaßlich nicht viel zutraut. Man kann über viele Dinge diskutieren, aber es gibt Dinge, die z.B. glasklar in den Bereich der Fachpflege fallen. Und dazu gehört zum Beispiel u.a. die Atemgasklimatisierung bei beatmeten Patienten. Es kann einer fachausgebildeten Person zugemutet werden, dass sie über den Sinn und Unsinn von HME-Filtern Bescheid weiß. Es kann einer fachausgebildeten Person zugemutet werden, dass sie selbst entscheiden kann, ob eine aktive Atemgasklimatisierung indiziert oder ob eine passive Atemgasklimatisierung erstmal ausreichend ist. Ob man offen absaugt oder ob man ein geschlossenes System benutzt. Welches System man für eine Medikamentenverneblung benutzt und welches man besser wegwirft, weil es einfach ineffektiv ist. Das alles kann man von fachausgebildeten (Intensiv)pflegepersonen (im Handwerk übrigens „Meister“ genannt) fordern. Leider ist die Realität eine völlig andere. Und auch dieser Punkt macht es für mich als Leiharbeiter*in schwer zu agieren. Weil man nie weiß, welche Kompetenz darf ich hier einbringen und welche sind nicht gewünscht? Und wenn nicht, warum nicht? Wir kommen hier ein wenig in den Bereich des „Vertrauensproblems“. Und damit habe ich ein Problem. Ein Behandlungsteam funktioniert nur gut, wenn alle Beteiligten einander vertrauen. In einigen Kliniken ist die Kluft zwischen Pflege und Ärzt*innen ziemlich zief und ziemlich breit. Schade eigentlich. Gerade wir als Leiharbeitende sehen das ziemlich deutlich, weil wir „außenstehend“ sind und auch vergleichen können.
Welchen Satz ich mittlerweile überhaupt nicht mehr hören kann ist: „Das will der Chef nicht!“. Gemeint ist damit oft der ärztliche Leiter*in einer Station oder die Chefärzt*in, welcher sich berufen fühlt in die Pflege regulierend einzugreifen, obwohl es gar nicht sein Berufsfeld ist. Nicht selten, weil man das „so nicht kennt“ oder „man es früher (als ICH studiert habe) anders gemacht hat“ oder „weil man es für Unsinn hält“ oder einfach „weil man da ganz anderer Meinung ist“. Mit Meinung wird oft über den Pflegeberuf geherrscht. Ob das nun Sinn ergibt oder nicht, aber ganz wichtig…MeiNuNg!!!eins!!elf. Meine ehemalige Chefin hat mal gesagt: „Porter, sei dir immer bewusst: Wer seinen Senf dazugeben kann, wird ihn dazugeben. Ob er nun davon Ahnung hat oder nicht.“. Wie recht sie doch hatte. Als Leiharbeiter*in ist dieser „Kampf“ tagtäglich Bestandteil meiner Arbeit. Und je mehr Kliniken man kennenlernt, desto öfter beginnt dieser Kampf von neuem. Bissl ermüdend ist das ja schon.
Man muss jetzt dazu sagen, dass so langsam eine andere Art Zusammenarbeit zwischen Pflege und ärztlichem Dienst entsteht. Eine auf Augenhöhe. Das liegt auch daran, dass ein Generationenwechsel ansteht. Und das ist gut und oft ziemlich nötig.
Pflege bleibt aber erstmal ein in Deutschland weiterhin ziemlich fremdbestimmter Beruf. Es hat sich schon einiges getan, aber es muss sich noch so viel ändern. Allein im Bereich der Kompetenzen, der Einheitlichkeit, der Leitlinien und vor allem der fachfremden Meinungen. Leiharbeit wird in den nächsten Jahrzehnten fester Bestandteil des Pflegeberufes und der Kliniklandschaft werden. Was sich ganz deutlich ändern muss ist die Umsetzung der Leiharbeit. Zu viele windige Firmen versuchen den Markt zu fluten und ein Stück vom Kuchen abzubekommen. Firmen, die noch nie was mit Pflege als Beruf am Hut hatten, wollen nun „gutes Personal“ stellen. Das wird nicht funktionieren, weil einfach der Background fehlt.
So bleibt zu hoffen, dass in Zukunft die Voraussetzungen besser werden, um einheitlicher und leitliniengerechter arbeiten zu können. Überall in Deutschland. Egal in welchem pflegerischen Setting. Denn Leiharbeit im Pflegebereich ist kein Problem. Sie ist lediglich ein Symptom eines völlig kaputten Systems. Und sie zeigt Missstände auf, die einem „betriebsblinden“ so gar nicht auffallen würden.
Weil: Jede Klinik macht es ja immer richtig und die anderen sind sowieso doof 😉
- Robert-Koch-Institut ↩︎
- Deutsche Gesellschaft für Fachkrankenpflege und Funktionsdienste e.V. ↩︎
- Deutsche Gesellschaft für Internistische Intensivmedizin und Notfallmedizin e.V. ↩︎
- Deutsche Gesellschaft für Anästhesiologie und Intensivmedizin e.V. ↩︎
- vgl. Zeitschift „Medizinische Klinik“, 118, Seiten 372–381 (2023), „Standardkonzentrationen für Dauerinfusionen – Ergebnisse einer bundesweiten Befragung auf deutschen Erwachsenenintensivstationen“ ↩︎